L’OMS fa il punto sulla attuale epidemia di vaiolo delle scimmie, che dato il carattere zoonosico, richiede una adeguata attenzione di medicina preventiva ed igiene. L’attuale epidemia per la prima volta sembra estendersi indipendentemente dalla frequentazione di zone endemiche. In tale contesto, gli animali sinantropi, il commercio, manipolazione e il consumo di selvaggina etnica, vanno adeguatamente attenzionati in una ottica di contrasto e risposta. Tra le specie allevate, si segnala la suscettibilità del coniglio. Nel suino descritta una sieroconversione senza sviluppo di sintomatologia.
Dal 13 maggio 2022, il vaiolo delle scimmie è stato segnalato all’OMS da 23 Stati membri che non sono endemici per il virus del vaiolo delle scimmie, in 4 regioni dell’OMS. Le indagini epidemiologiche sono in corso. La stragrande maggioranza dei casi segnalati finora non ha stabilito collegamenti di viaggio con un’area endemica e si è presentata tramite cure primarie o servizi di salute sessuale. L’identificazione di casi confermati e sospetti di vaiolo delle scimmie senza collegamenti diretti con un’area endemica è atipica. L’epidemiologia precoce dei casi iniziali notificati all’OMS dai paesi mostra che i casi sono stati segnalati principalmente tra uomini che hanno rapporti sessuali con uomini (MSM). Un caso di vaiolo delle scimmie in un paese non endemico è considerato un focolaio. L’improvvisa comparsa simultanea del vaiolo delle scimmie in diversi paesi non endemici suggerisce che potrebbe esserci stata una trasmissione non rilevata per qualche tempo così come recenti eventi di amplificazione.
Questo aggiornamento fornisce informazioni sulle linee guida dell’OMS pubblicate di recente per l’epidemia. Le informazioni di base, come la descrizione dell’epidemiologia della malattia, rimangono per lo più invariate.
Descrizione dell’epidemia
Al 26 maggio 2022, un totale cumulativo di 257 casi confermati in laboratorio e circa 120 casi sospetti sono stati segnalati all’OMS. Non sono stati segnalati decessi.
La situazione si sta evolvendo rapidamente e l’OMS prevede che ci saranno più casi identificati man mano che la sorveglianza si espande nei paesi non endemici, nonché in paesi noti per essere endemici che non hanno segnalato casi di recente.
Le azioni immediate dovrebbero concentrarsi su quanto segue:
– fornire informazioni accurate a coloro che potrebbero essere maggiormente a rischio di vaiolo delle scimmie
– fermare l’ulteriore diffusione tra i gruppi a rischio
– tutela degli operatori sanitari in prima linea
Epidemiologia della malattia
 Il vaiolo delle scimmie è una zoonosi virale (un virus trasmesso all’uomo dagli animali) con sintomi molto simili a quelli osservati in passato nei pazienti con vaiolo, sebbene sia clinicamente meno grave. È causato dal virus del vaiolo delle scimmie che appartiene al genere _Orthopoxvirus_ della famiglia Poxviridae. Il nome monkeypox deriva dalla scoperta iniziale del virus nelle scimmie allo Statens Serum Institute, Copenaghen, Danimarca, nel 1958. Il primo caso umano è stato identificato in un bambino nella Repubblica Democratica del Congo nel 1970.
Il vaiolo delle scimmie è una zoonosi virale (un virus trasmesso all’uomo dagli animali) con sintomi molto simili a quelli osservati in passato nei pazienti con vaiolo, sebbene sia clinicamente meno grave. È causato dal virus del vaiolo delle scimmie che appartiene al genere _Orthopoxvirus_ della famiglia Poxviridae. Il nome monkeypox deriva dalla scoperta iniziale del virus nelle scimmie allo Statens Serum Institute, Copenaghen, Danimarca, nel 1958. Il primo caso umano è stato identificato in un bambino nella Repubblica Democratica del Congo nel 1970.
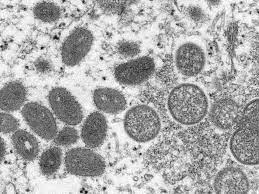 Il virus Monkeypox viene trasmesso da una persona all’altra per stretto contatto con lesioni, fluidi corporei, goccioline respiratorie e materiali contaminati come lettiere. Il periodo di incubazione del vaiolo delle scimmie è generalmente compreso tra 6 e 13 giorni, ma può variare da 5 a 21 giorni.
Il virus Monkeypox viene trasmesso da una persona all’altra per stretto contatto con lesioni, fluidi corporei, goccioline respiratorie e materiali contaminati come lettiere. Il periodo di incubazione del vaiolo delle scimmie è generalmente compreso tra 6 e 13 giorni, ma può variare da 5 a 21 giorni.
Varie specie animali sono state identificate come suscettibili al virus del vaiolo delle scimmie (primati non umani, e roditori quali topi, ratti, criceti, scoiattoli, cani della prateria e conigli, ndr). L’incertezza rimane sulla storia naturale del virus del vaiolo delle scimmie e sono necessari ulteriori studi per identificare i serbatoi e come viene mantenuta la circolazione del virus in natura. Il consumo di carne e altri prodotti animali di animali infetti non adeguatamente cucinati è un possibile fattore di rischio.
Il vaiolo delle scimmie è solitamente autolimitante, ma è probabile che ci sia poca immunità al vaiolo delle scimmie tra le persone che vivono in paesi non endemici poiché il virus non è stato precedentemente identificato in quelle popolazioni. Esistono 2 cladi di virus del vaiolo delle scimmie: il clade dell’Africa occidentale e il clade del bacino del Congo (Africa centrale). Il clade del bacino del Congo sembra causare malattie gravi più frequentemente con un tasso di mortalità (CFR) precedentemente riportato fino a circa il 10%. Attualmente, la Repubblica Democratica del Congo segnala un CFR tra i casi sospetti di circa il 3%. Il clade dell’Africa occidentale è stato in passato associato a un CFR complessivamente inferiore di circa l’1% in una popolazione generalmente più giovane nell’ambiente africano. Dal 2017, i pochi decessi di persone con vaiolo delle scimmie in Africa occidentale sono stati associati alla giovane età o a un’infezione da HIV non trattata.
Storicamente, la vaccinazione contro il vaiolo ha dimostrato di essere cross-protettiva contro il vaiolo delle scimmie. Tuttavia, l’immunità dalla vaccinazione contro il vaiolo sarà limitata alle persone anziane poiché le popolazioni di tutto il mondo di età inferiore ai 40 o 50 anni non beneficiano più della protezione offerta dai precedenti programmi di vaccinazione contro il vaiolo. Inoltre, la protezione potrebbe essere diminuita nel tempo dalla vaccinazione.
Sebbene un vaccino contro il vaiolo (MVA-BN) e un trattamento specifico (tecovirimat) siano stati approvati per il vaiolo delle scimmie in diversi paesi, rispettivamente nel 2019 e nel 2022 queste contromisure non sono ancora ampiamente disponibili nella maggior parte dei paesi e per niente in alcuni
Risposta della sanità pubblica
Sono in corso indagini sull’epidemia di salute pubblica nei paesi che hanno identificato casi, tra cui un’ampia ricerca di casi e tracciamento dei contatti, indagini di laboratorio, gestione clinica e isolamento dei casi. Questo è l’approccio che l’OMS raccomanda per contenere ulteriormente la diffusione.
I test diagnostici specifici per il vaiolo delle scimmie, come i test di reazione a catena della polimerasi (PCR), hanno finora rilevato che il virus del vaiolo delle scimmie dell’Africa occidentale è presente in questo focolaio multi-paese. Il sequenziamento genomico, ove disponibile, è in corso per caratterizzare ulteriormente il virus del vaiolo delle scimmie che circola in questo focolaio. Diversi paesi europei (Belgio, Francia, Germania, Paesi Bassi e Portogallo) hanno pubblicato sequenze genomiche complete o in bozza del virus del vaiolo delle scimmie per l’attuale focolaio. Mentre le indagini sono in corso, i dati preliminari confermano che i genomi appartengono al virus del vaiolo delle scimmie dell’Africa occidentale.
I vaccini contro il vaiolo e il vaiolo delle scimmie, ove disponibili, vengono impiegati in un numero limitato di paesi per gestire i contatti stretti. Mentre i vaccini contro il vaiolo hanno dimostrato di essere protettivi contro il vaiolo delle scimmie, esiste anche un vaccino approvato per la prevenzione del vaiolo delle scimmie. Questo vaccino si basa su un ceppo del virus del vaccino (conosciuto genericamente come ceppo del vaccino nordico bavarese di Ankara modificato, o MVA-BN). Questo vaccino è stato approvato per la prevenzione del vaiolo delle scimmie in Canada e negli Stati Uniti d’America. Nell’Unione Europea, questo vaccino è stato approvato per la prevenzione del vaiolo. L’OMS ha convocato esperti per esaminare gli ultimi dati sui vaccini contro il vaiolo e il vaiolo delle scimmie e per fornire indicazioni su come e in quali circostanze dovrebbero essere usati.
L’OMS ha pubblicato una guida provvisoria rapida su
 – sorveglianza, indagine sui casi e tracciamento dei contatti per il vaiolo delle scimmie per identificare rapidamente casi e cluster al fine di fornire un’assistenza clinica ottimale; isolare i casi per prevenire un’ulteriore trasmissione; identificare e gestire i contatti stretti; proteggere gli operatori sanitari in prima linea; e per adattare efficaci misure di controllo e prevenzione. Questa guida provvisoria include le definizioni dei casi;
– sorveglianza, indagine sui casi e tracciamento dei contatti per il vaiolo delle scimmie per identificare rapidamente casi e cluster al fine di fornire un’assistenza clinica ottimale; isolare i casi per prevenire un’ulteriore trasmissione; identificare e gestire i contatti stretti; proteggere gli operatori sanitari in prima linea; e per adattare efficaci misure di controllo e prevenzione. Questa guida provvisoria include le definizioni dei casi;
– test di laboratorio per il virus del vaiolo delle scimmie per consentire una conferma tempestiva e accurata dell’infezione, per supportare le indagini sull’epidemia e l’interruzione delle catene di trasmissione e per controllare e fermare l’epidemia;
– vaiolo delle scimmie: vengono forniti consigli sulla salute pubblica per gay, bisessuali e MSM per supportare lo sviluppo di messaggi di comunicazione del rischio e di coinvolgimento della comunità per le persone a rischio più elevato nelle prime fasi di questo focolaio.
A breve saranno pubblicate le linee guida provvisorie dell’OMS per le autorità sanitarie sulla gestione clinica del vaiolo delle scimmie e la prevenzione e il controllo delle infezioni (IPC), i vaccini e l’immunizzazione per il vaiolo delle scimmie, la comunicazione del rischio e il coinvolgimento della comunità.
Valutazione del rischio dell’OMS
Attualmente, il rischio complessivo per la salute pubblica a livello globale è valutato come moderato considerando che questa è la prima volta che casi e cluster di vaiolo delle scimmie vengono segnalati contemporaneamente in aree geografiche dell’OMS ampiamente disparate e senza legami epidemiologici noti con paesi endemici dell’Africa occidentale o centrale. I casi sono stati segnalati principalmente tra gli MSM. Inoltre, la comparsa improvvisa e l’ampia portata geografica di molti casi sporadici indicano che è già in corso una diffusa trasmissione da uomo a uomo e che il virus potrebbe essere circolato senza essere riconosciuto per diverse settimane o più.
Il rischio per la salute pubblica potrebbe diventare elevato se questo virus sfrutta l’opportunità di affermarsi come patogeno umano e si diffonde a gruppi a più alto rischio di malattie gravi come i bambini piccoli e le persone immunosoppresse; gran parte della popolazione è vulnerabile al virus del vaiolo delle scimmie, poiché la vaccinazione contro il vaiolo, che conferisce una certa protezione incrociata, è stata interrotta dal 1980 o prima in alcuni paesi.
Attualmente le informazioni epidemiologiche e di laboratorio sono limitate ed è probabile che il numero di casi attualmente segnalati sia una sottostima, in parte a causa di quanto segue:
– i sintomi relativamente lievi in ??molti casi con eruzioni cutanee e linfoadenopatie localizzate, tali che molte persone potrebbero non presentarsi ai servizi sanitari;
– mancato riconoscimento clinico precoce da parte degli operatori sanitari di un’infezione precedentemente nota solo in pochi paesi;
– il tempo richiesto dagli Stati membri per istituire e potenziare nuovi meccanismi di sorveglianza; e
– mancanza di test diagnostici, reagenti e altre forniture ampiamente disponibili.
Esiste un potenziale rischio per gli operatori sanitari se non indossano dispositivi di protezione individuale (DPI) adeguati per prevenire la trasmissione. Sebbene non sia stato segnalato nell’attuale focolaio, il rischio di infezioni da vaiolo delle scimmie associate all’assistenza sanitaria è stato documentato in passato.
Esiste il potenziale per un maggiore impatto sulla salute con una più ampia diffusione ai gruppi di popolazione vulnerabili, poiché è stato segnalato che i decessi tra i casi in precedenti focolai si verificano più spesso tra i bambini e gli individui immunocompromessi, comprese le persone con infezione da HIV scarsamente controllata, che possono essere particolarmente a rischio di malattie più gravi.
Inoltre, vi è un’elevata probabilità di identificazione di ulteriori casi con catene di trasmissione non identificate, anche potenzialmente in altri gruppi di popolazione. Con un certo numero di paesi in diverse regioni dell’OMS che segnalano casi di vaiolo delle scimmie, è altamente probabile che ancora più paesi identificheranno i casi. Poiché le lesioni del vaiolo delle scimmie si verificano comunemente sulla pelle di molte o tutte le parti del corpo, nonché in bocca, esiste un rischio elevato di ulteriore diffusione del virus attraverso uno stretto contatto fisico all’interno delle famiglie o con i partner sessuali, compreso il faccia a faccia. -contatto viso, pelle a pelle o bocca a pelle, o contatto con materiali contaminati (ad es. lenzuola, lenzuola, vestiti o utensili). Tuttavia, allo stato attuale, il rischio per il grande pubblico sembra essere basso. Tuttavia, è necessaria un’azione immediata da parte dei paesi per controllare l’ulteriore diffusione tra i gruppi a rischio, prevenire la diffusione alla popolazione generale ed evitare l’istituzione del vaiolo delle scimmie come condizione clinica e problema di salute pubblica nei paesi attualmente non endemici.
Le raccomandazioni dell’OMS
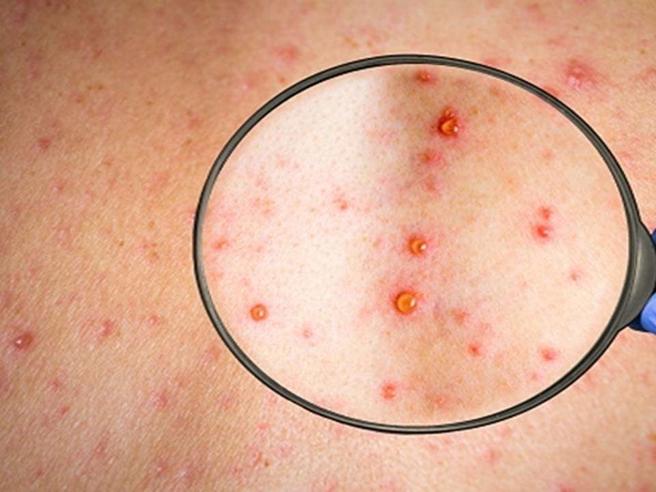
È probabile l’identificazione di ulteriori casi e un’ulteriore diffusione negli Stati membri attualmente colpiti e in altri. I paesi dovrebbero essere in allerta per i segnali relativi ai pazienti che presentano un’eruzione cutanea che progredisce in fasi sequenziali – macule, papule, vescicole, pustole, croste, allo stesso stadio di sviluppo su tutte le aree del corpo interessate – che potrebbero essere associato a febbre, ingrossamento dei linfonodi, mal di testa, mal di schiena, dolori muscolari o affaticamento. Durante questo focolaio attuale, molti individui presentano eruzioni cutanee localizzate – distribuzione orale, perigenitale e/o perianale associata a linfoadenopatia regionale dolorosa – a volte con infezione secondaria. Questi individui possono presentarsi a varie comunità e strutture sanitarie tra cui, a titolo esemplificativo ma non esaustivo, cure primarie, cliniche per la febbre, servizi di salute sessuale, cliniche di viaggio, unità di malattie infettive, reparti di emergenza, cliniche di dermatologia, ostetricia e ginecologia e servizi dentistici. Aumentare la consapevolezza tra le comunità potenzialmente colpite, così come gli operatori sanitari e gli operatori di laboratorio, è essenziale per identificare e prevenire ulteriori casi secondari e una gestione efficace dell’attuale focolaio.
A qualsiasi individuo che soddisfi la definizione di caso sospetto dovrebbe essere offerto un test. La decisione di effettuare il test dovrebbe basarsi su fattori sia clinici che epidemiologici, legati ad una valutazione della probabilità di infezione. A causa della gamma di condizioni che causano eruzioni cutanee e poiché la presentazione clinica può essere più spesso atipica in questo focolaio, può essere difficile differenziare il vaiolo delle scimmie esclusivamente in base alla presentazione clinica, in particolare per i casi con una presentazione atipica. Qualsiasi paziente con sospetto vaiolo delle scimmie dovrebbe essere indagato e, se confermato, isolato fino a quando le lesioni non si sono formate croste, la crosta è caduta e si è formato un nuovo strato di pelle al di sotto. L’isolamento può avvenire sia in una struttura sanitaria che a casa, a condizione che l’individuo infetto possa essere isolato e curato in modo appropriato. Dovrebbero essere compiuti tutti gli sforzi per evitare un’inutile stigmatizzazione degli individui e delle comunità potenzialmente colpite dal vaiolo delle scimmie.
Considerazioni relative alla sorveglianza e alla segnalazione
Per ulteriori dettagli, fare riferimento a Sorveglianza dell’OMS, indagine sui casi e tracciamento dei contatti per Monkeypox: indicazioni provvisorie, 22 maggio 2022.
Sorveglianza
Gli obiettivi chiave della sorveglianza e dell’indagine sui casi per il vaiolo delle scimmie nel contesto attuale consistono nell’identificare rapidamente i casi e i gruppi di infezione e le fonti di infezione il prima possibile al fine di fornire assistenza clinica e isolare i casi per prevenire un’ulteriore trasmissione e per personalizzare in modo efficace misure di controllo e prevenzione basate sulle vie di trasmissione più comunemente identificate. Nei paesi non endemici, un caso è considerato un focolaio. A causa dei rischi per la salute pubblica associati a un singolo caso di vaiolo delle scimmie, i medici dovrebbero segnalare immediatamente i casi sospetti alle autorità sanitarie pubbliche locali o nazionali secondo i protocolli di segnalazione nazionali, indipendentemente dal fatto che stiano esplorando anche altre potenziali diagnosi. I casi dovrebbero essere segnalati immediatamente, in base alle definizioni dei casi o alle definizioni dei casi personalizzate a livello nazionale. I casi probabili e confermati dovrebbero essere segnalati immediatamente all’OMS attraverso i punti focali nazionali (NFP) dell’IHR ai sensi del regolamento sanitario internazionale (IHR 2005).
I paesi dovrebbero essere in allerta per segnali relativi a pazienti che presentano eruzioni cutanee, lesioni vescicolari o pustolose o linfoadenopatie insolite, spesso associate a febbre, in una serie di contesti sanitari e comunitari, inclusi ma non limitati a cure primarie, cliniche per la febbre, salute sessuale servizi, cliniche di viaggio, unità di malattie infettive, servizi di emergenza, ostetricia e ginecologia e cliniche dermatologiche. La sorveglianza per la malattia simile a un’eruzione cutanea dovrebbe essere intensificata e dovrebbe essere fornita una guida per la raccolta di campioni di lesioni cutanee per il test PCR di conferma. I medici dovrebbero essere in allerta per qualsiasi paziente con sintomi e segni rilevanti che potrebbe aver viaggiato di recente o essere stato in contatto con qualcuno che ha viaggiato di recente. Ciò include, a titolo esemplificativo, i viaggi da paesi endemici, e in particolare la Nigeria in questo momento, o viaggi da altri paesi in cui è stato recentemente segnalato il vaiolo delle scimmie. Le persone che hanno avuto di recente stretti contatti personali con più partner sessuali, sia a livello locale che in relazione a viaggi recenti, possono essere a rischio. Dovrebbero essere messe in atto attività di sensibilizzazione per le comunità identificate come a rischio con l’evolversi dell’epidemia. Al momento, ciò include la sensibilizzazione ai social network di MSM e ai loro contatti stretti. È importante notare che il primo caso di vaiolo delle scimmie identificato in qualsiasi comunità potrebbe aver contratto l’infezione attraverso uno stretto contatto personale a livello locale. In circostanze limitate, anche la preparazione o il consumo recenti di selvaggina o selvaggina può rappresentare un rischio.
Segnalazione
Le segnalazioni di casi dovrebbero includere almeno le seguenti informazioni: data della segnalazione; luogo di segnalazione; nome, età, sesso e residenza del caso; data di insorgenza dei primi sintomi; cronologia di viaggio recente, inclusa la posizione e le date del viaggio; esposizione recente a un caso probabile o confermato; relazione e natura del contatto con il caso probabile o confermato (ove pertinente); storia recente di partner sessuali multipli e/o anonimi; stato di vaccinazione contro il vaiolo o il vaiolo delle scimmie; presenza di eruzione cutanea; presenza di altri segni o sintomi clinici come da definizione di caso; diagnosi clinica e data di conferma di laboratorio (ove effettuata); modalità di conferma (ove effettuata); caratterizzazione genomica (se disponibile); altri risultati clinici o di laboratorio rilevanti, in particolare per escludere cause comuni di eruzione cutanea secondo la definizione del caso; se ricoverato in ospedale; data di ricovero (ove pertinente); e l’esito al momento della segnalazione. È in fase di sviluppo un modulo di segnalazione globale dei casi.
Considerazioni relative all’indagine sul caso
Fondamento logico
Durante le epidemie umane di vaiolo delle scimmie, lo stretto contatto fisico con persone infette è il fattore di rischio più significativo per l’infezione da virus del vaiolo delle scimmie. Se si sospetta il vaiolo delle scimmie, l’indagine dovrebbe consistere in (i) esame clinico del paziente utilizzando misure appropriate di prevenzione e controllo delle infezioni (IPC), (ii) interrogare il paziente su possibili fonti di infezione locali o legate al viaggio e la presenza di simili malattia nella comunità e nei contatti del paziente e (iii) raccolta e spedizione di campioni per l’esame di laboratorio del vaiolo delle scimmie. I dati minimi da acquisire sono inclusi nella sezione “Segnalazione”. L’indagine sull’esposizione dovrebbe coprire il periodo fino a 21 giorni prima dell’insorgenza dei sintomi. Qualsiasi paziente con sospetto vaiolo delle scimmie deve essere isolato durante i periodi infettivi presunti e noti, cioè rispettivamente durante gli stadi prodromici e rash della malattia. La conferma di laboratorio dei casi sospetti è importante ma non dovrebbe ritardare le azioni di salute pubblica. La sospetta presenza di una malattia simile nella comunità o nei contatti del paziente dovrebbe essere ulteriormente studiata (nota anche come “tracciamento dei contatti all’indietro”).
I casi retrospettivi trovati dalla ricerca attiva potrebbero non presentare più i sintomi clinici del vaiolo delle scimmie (si sono ripresi da una malattia acuta) ma possono presentare cicatrici e altre sequele. È importante raccogliere informazioni epidemiologiche da casi retrospettivi oltre a quelli attivi.
 I campioni prelevati da persone con sospetto vaiolo delle scimmie o animali con sospetta infezione da virus del vaiolo delle scimmie devono essere maneggiati in sicurezza da personale addestrato che lavora in laboratori adeguatamente attrezzati. Le normative nazionali e internazionali sul trasporto di sostanze infettive devono essere rigorosamente seguite durante l’imballaggio del campione e il trasporto ai laboratori di prova. È necessaria un’attenta pianificazione per considerare la capacità dei test di laboratorio. I laboratori clinici dovrebbero essere informati in anticipo dei campioni da presentare da persone con sospetto o accertato vaiolo delle scimmie, in modo che possano ridurre al minimo i rischi per gli operatori di laboratorio e, se del caso, eseguire in sicurezza i test di laboratorio essenziali per l’assistenza clinica. Vedere ulteriori informazioni di seguito: Considerazioni per i test di laboratorio e la gestione dei campioni.
I campioni prelevati da persone con sospetto vaiolo delle scimmie o animali con sospetta infezione da virus del vaiolo delle scimmie devono essere maneggiati in sicurezza da personale addestrato che lavora in laboratori adeguatamente attrezzati. Le normative nazionali e internazionali sul trasporto di sostanze infettive devono essere rigorosamente seguite durante l’imballaggio del campione e il trasporto ai laboratori di prova. È necessaria un’attenta pianificazione per considerare la capacità dei test di laboratorio. I laboratori clinici dovrebbero essere informati in anticipo dei campioni da presentare da persone con sospetto o accertato vaiolo delle scimmie, in modo che possano ridurre al minimo i rischi per gli operatori di laboratorio e, se del caso, eseguire in sicurezza i test di laboratorio essenziali per l’assistenza clinica. Vedere ulteriori informazioni di seguito: Considerazioni per i test di laboratorio e la gestione dei campioni.
I casi retrospettivi non possono essere confermati in laboratorio; tuttavia, il siero di casi retrospettivi può essere raccolto e testato per gli anticorpi anti-ortopoxvirus per aiutare nella classificazione dei casi.
Considerazioni relative al tracciamento dei contatti
Fondamento logico
Il tracciamento dei contatti è una misura chiave di salute pubblica per controllare la diffusione di agenti patogeni di malattie infettive come il virus del vaiolo delle scimmie. Consente l’interruzione della trasmissione e può anche aiutare le persone a più alto rischio di sviluppare malattie gravi a identificare più rapidamente la loro esposizione, in modo che il loro stato di salute possa essere monitorato e possano cercare assistenza medica più rapidamente se diventano sintomatiche. Nel contesto attuale, non appena viene identificato un caso sospetto, è opportuno avviare l’identificazione e il tracciamento dei contatti. I pazienti del caso dovrebbero essere intervistati per ottenere i nomi e le informazioni di contatto di tutte queste persone. I contatti devono essere notificati entro 24 ore dall’identificazione.
Definizione di un contatto
Un contatto è definito come una persona che, nel periodo che inizia con l’esordio dei primi sintomi del caso di origine e termina quando tutte le croste sono cadute, ha avuto una o più delle seguenti esposizioni con un caso probabile o confermato di vaiolo delle scimmie:
- contatto personale fisico o intimo diretto, compreso qualsiasi contatto sessuale
- esposizione faccia a faccia (compresi gli operatori sanitari senza DPI adeguati)
- contatto con materiali contaminati come indumenti o biancheria da letto
Identificazione del contatto
Ai pazienti del caso può essere richiesto di identificare i contatti in diversi contesti, inclusi la famiglia, i partner intimi e i contatti sessuali, nonché eventi e incontri sociali in cui reti estese di individui possono impegnarsi in attività che coinvolgono il contatto fisico che possono mettere i partecipanti a rischio , festival, sport, bar o ristoranti e altri luoghi di ritrovo, trasporti o viaggi in un veicolo chiuso, assistenza sanitaria (compresa l’esposizione ai laboratori), luogo di lavoro, luoghi di culto, scuola/asili nido e qualsiasi altra interazione richiamata. Gli elenchi delle presenze e i manifesti dei passeggeri, ad esempio, possono essere ulteriormente utilizzati per identificare i contatti.
Monitoraggio dei contatti
I contatti devono essere monitorati almeno quotidianamente per l’insorgenza di segni/sintomi per un periodo di 21 giorni dall’ultimo contatto con un paziente nel periodo infettivo. Segni/sintomi di preoccupazione includono malessere, mal di testa, febbre, brividi, mal di bocca o gola, malessere, affaticamento, eruzione cutanea e linfoadenopatia (linfonodi ingrossati o infiammati). I contatti dovrebbero monitorare la loro temperatura due volte al giorno. I contatti senza alcun sintomo non devono donare sangue, cellule, tessuti, organi, latte materno o sperma mentre si stanno automonitorando o sono monitorati per i sintomi. I contatti senza sintomi possono continuare le attività quotidiane di routine come andare al lavoro e frequentare la scuola (cioè non è necessaria la quarantena), ma dovrebbero rimanere vicino a casa per tutta la durata del periodo di monitoraggio. Tuttavia, può essere prudente escludere i bambini in età prescolare dall’asilo nido, dall’asilo nido o da altri contesti di gruppo.
Le opzioni per il monitoraggio da parte delle autorità sanitarie pubbliche dipendono dalle risorse disponibili. I contatti possono auto-monitorarsi o essere monitorati attivamente o direttamente. Per l’automonitoraggio, ai contatti identificati vengono fornite informazioni sui segni/sintomi da monitorare, sulle attività consentite e su come contattare il dipartimento di sanità pubblica in caso di comparsa di segni/sintomi. Il monitoraggio attivo è quando i funzionari della sanità pubblica sono responsabili del controllo almeno una volta al giorno per vedere se una persona sotto monitoraggio ha segni/sintomi auto-riferiti. Il monitoraggio diretto è una variante del monitoraggio attivo che comporta almeno una visita domiciliare quotidiana o la presenza presso una struttura sanitaria o un’unità sanitaria pubblica, se ciò può essere fatto in sicurezza, o l’esame visivo della persona monitorata tramite video per segni di malattia.
Un contatto che sviluppa segni/sintomi iniziali diversi dall’eruzione cutanea deve essere isolato e osservato attentamente per i segni di eruzione cutanea per i successivi 7 giorni. Se non si sviluppa alcuna eruzione cutanea, il contatto può tornare al monitoraggio della temperatura per il resto dei 21 giorni. Se il contatto sviluppa un’eruzione cutanea, deve essere isolato o autoisolato a seconda dei casi, deve essere completamente valutato come un caso sospetto e deve essere raccolto un campione per l’analisi di laboratorio per testare il vaiolo delle scimmie.
Monitoraggio degli operatori sanitari e dei caregiver esposti
Qualsiasi operatore sanitario o membro della famiglia che si sia preso cura di una persona con probabile o accertato vaiolo delle scimmie, inclusa la gestione di materiali potenzialmente contaminati anche senza il contatto diretto con il paziente, dovrebbe prestare attenzione allo sviluppo di sintomi che potrebbero suggerire l’acquisizione dell’infezione da vaiolo delle scimmie, specialmente entro i 21 anni. -periodo di un giorno successivo all’ultima data in cui è stata prestata l’assistenza. Gli operatori sanitari dovrebbero notificare il controllo delle infezioni, la salute sul lavoro e le autorità sanitarie pubbliche per essere guidati su una valutazione medica.
Gli operatori sanitari che hanno esposizioni non protette (cioè che non indossano DPI appropriati) a pazienti con vaiolo delle scimmie o contatti con materiali potenzialmente contaminati non devono essere esclusi dal lavoro se sono asintomatici durante il periodo di monitoraggio, ma dovrebbero essere sottoposti a monitoraggio dei sintomi, che include la misurazione della temperatura almeno due volte al giorno per i 21 giorni successivi all’esposizione. Prima di presentarsi al lavoro ogni giorno, l’operatore sanitario dovrebbe essere intervistato in merito all’evidenza di eventuali segni/sintomi rilevanti come sopra.
Gli operatori sanitari che si sono presi cura o sono stati in altro modo in contatto diretto o indiretto con pazienti con vaiolo delle scimmie mentre aderiscono alle precauzioni raccomandate per il controllo delle infezioni possono essere sottoposti ad automonitoraggio o monitoraggio attivo come stabilito dalle autorità sanitarie pubbliche locali.
Vaccinazione dei contatti e/o del personale sanitario
Alcuni paesi possono detenere vaccini contro il vaiolo delle scimmie o il vaiolo che potrebbero essere presi in considerazione per l’uso secondo le linee guida nazionali. Ove possibile, i paesi potrebbero considerare la vaccinazione tempestiva dei contatti stretti come profilassi post-esposizione. La vaccinazione post-esposizione con il vaccino contro il vaiolo delle scimmie o il vaiolo disponibile localmente (idealmente entro 4 giorni dall’esposizione) può essere presa in considerazione da alcuni paesi per i contatti a rischio più elevato, come la famiglia che vive nella stessa famiglia, i contatti intimi personali o sessuali o gli operatori sanitari esposti mentre non indossare DPI adeguati. Le decisioni sulla vaccinazione e sul vaccino da utilizzare dovrebbero basarsi sulle linee guida nazionali. Le decisioni individuali sulla vaccinazione per i contatti dei pazienti con vaiolo delle scimmie dovrebbero basarsi su orientamenti di salute pubblica, valutazione del rischio-beneficio e processo decisionale clinico condiviso tra un operatore sanitario e un contatto con il paziente. La vaccinazione pre-esposizione può essere presa in considerazione anche per alcuni operatori sanitari, compreso il personale di laboratorio, o altre persone a rischio. Qualsiasi richiesta di vaccini dovrebbe essere indirizzata alle autorità sanitarie a livello nazionale.
Tracciamento dei contatti relativi al viaggio
I funzionari della sanità pubblica dovrebbero collaborare con gli operatori di viaggio e le controparti della salute pubblica in altri luoghi per valutare i potenziali rischi e per contattare i passeggeri o altri che potrebbero aver avuto contatti con un paziente infetto durante il transito. A breve sarà disponibile un modulo di tracciamento dei contatti globale.
Considerazioni relative alla comunicazione del rischio e al coinvolgimento della comunità
Comunicare i rischi correlati al vaiolo delle scimmie e impegnarsi con le comunità a rischio e colpite, le organizzazioni della società civile e gli operatori sanitari, comprese le cliniche per la salute sessuale, sulla prevenzione, l’individuazione e la cura, è essenziale per prevenire ulteriori casi secondari e una gestione efficace dell’attuale focolaio. Fornire consigli di salute pubblica su come la malattia si trasmette, i suoi sintomi e le misure preventive e mirare al coinvolgimento della comunità verso i gruppi di popolazione più a rischio è fondamentale per ridurre al minimo la diffusione.
Chiunque abbia un contatto diretto con una persona infetta, compreso il contatto intimo o sessuale, può contrarre il vaiolo delle scimmie. I passaggi per l’autoprotezione includono evitare il contatto fisico con la persona. È anche fondamentale evitare il contatto intimo o sessuale con qualcuno con un’eruzione anogenitale localizzata e/o ulcere orali. Durante la prima fase di questo focolaio, mentre le informazioni sono ancora in fase di raccolta, sarebbe prudente limitare il numero di partner sessuali, mantenere le mani pulite con acqua e sapone o gel a base di alcol e mantenere l’etichetta respiratoria e l’igiene delle mani.
Se le persone sviluppano un’eruzione cutanea accompagnata da febbre o una sensazione di disagio o malattia, dovrebbero contattare il proprio medico e sottoporsi al test per il vaiolo delle scimmie. Se qualcuno è sospettato o confermato di avere il vaiolo delle scimmie, dovrebbe isolarsi a casa o in una struttura appropriata fino a quando le croste non sono cadute e astenersi dal sesso, compreso il sesso orale. Durante questo periodo, ai pazienti devono essere offerte cure mediche di supporto per alleviare i sintomi del vaiolo delle scimmie come dolore o prurito. I pazienti devono essere monitorati per la diagnosi precoce di eventuali complicazioni mediche della malattia. Chiunque si prenda cura di una persona malata di vaiolo delle scimmie dovrebbe utilizzare adeguate misure di protezione individuale.
Qualsiasi malattia simile a un’eruzione cutanea durante il viaggio o al ritorno deve essere immediatamente segnalata a un operatore sanitario, comprese le informazioni su tutti i viaggi recenti, la storia sessuale e la storia di vaccinazione contro il vaiolo.
I residenti e i viaggiatori nei paesi endemici del vaiolo delle scimmie dovrebbero evitare il contatto con mammiferi malati come roditori, marsupiali o primati non umani (morti o vivi) che potrebbero ospitare il virus del vaiolo delle scimmie e dovrebbero astenersi dal mangiare o maneggiare selvaggina (bush meat).
Considerazioni relative alla gestione clinica e alla prevenzione e al controllo delle infezioni in ambito sanitario
Queste precauzioni sono applicabili in qualsiasi struttura sanitaria, compresi i servizi ambulatoriali e gli ospedali.
Gli operatori sanitari che si prendono cura dei pazienti con sospetto o accertato vaiolo delle scimmie devono attuare precauzioni standard, di contatto e di goccioline. Queste precauzioni sono applicabili in qualsiasi struttura sanitaria, compresi i servizi ambulatoriali e gli ospedali. Le precauzioni standard includono il rigoroso rispetto dell’igiene delle mani, la manipolazione appropriata delle apparecchiature mediche contaminate, il bucato, i rifiuti e la pulizia e disinfezione delle superfici ambientali
L’OMS consiglia di attuare almeno le precauzioni basate sul contatto e sulla trasmissione di goccioline per qualsiasi caso sospetto o confermato di vaiolo delle scimmie. Ciò include quanto segue:
Tutti gli operatori sanitari dovrebbero eseguire l’igiene delle mani secondo i 5 momenti dell’igiene delle mani dell’OMS, anche prima di indossare e dopo aver rimosso i DPI.
– Sistemare il paziente in una stanza singola ben ventilata con bagno o servizi igienici dedicati. Se non sono disponibili stanze per pazienti singoli, prendere in considerazione il coorte dei casi confermati, mantenendo una distanza di 1 m [3,3 piedi] tra i pazienti.
– La stanza/area del paziente designata dovrebbe avere una segnaletica affissa all’ingresso che indichi le precauzioni di contatto/goccioline.
– Chiunque entri nella stanza del paziente deve indossare dispositivi di protezione individuale (DPI) inclusi guanti, camice, una maschera medica ben aderente e protezione per gli occhi
– Istruire il paziente a indossare una maschera medica ben aderente e seguire l’igiene respiratoria e l’etichetta per la tosse e coprire le lesioni esposte quando gli altri sono nella stanza e quando è necessario il trasporto.
– Evitare spostamenti non necessari di persone con sospetto o/confermato vaiolo delle scimmie. Se il paziente deve essere spostato o trasportato all’interno o all’esterno della struttura, assicurarsi che vengano mantenute le precauzioni basate sul rischio e posizionare sul paziente una mascherina medica ben aderente (a condizione che il paziente sia in grado di tollerarlo).
– La struttura/reparto/unità ricevente dovrebbe essere a conoscenza delle precauzioni basate sulla trasmissione richieste per informare il personale e preparare l’isolamento o l’area designata.
– Qualora per la cura del paziente siano necessarie procedure che generano aerosol e non possono essere differite, gli operatori sanitari devono adottare tutte le precauzioni necessarie per evitare l’aerosol delle secrezioni del paziente o altro materiale e indossare gli appropriati DPI necessari per proteggersi durante la procedura.
I DPI devono essere smaltiti prima di lasciare l’area di isolamento in cui è ricoverato il paziente. Le aree all’interno della struttura sanitaria utilizzate frequentemente dal paziente o dove si svolgono attività di assistenza al paziente e le attrezzature per la cura del paziente devono essere pulite e disinfettate secondo le linee guida nazionali o della struttura. Lenzuola, camici da ospedale, asciugamani e qualsiasi altro articolo in tessuto devono essere maneggiati e raccolti con cura per evitare che si scuotano.
A breve sarà pubblicata una guida provvisoria completa sulla prevenzione e il controllo delle infezioni.
Gestione e trattamento clinico
 L’assistenza clinica per i pazienti con vaiolo delle scimmie è di supporto. Tutti i sintomi devono essere presi in considerazione, inclusi febbre, piaghe dolorose o lesioni cutanee, disagio correlato a linfonodi ingrossati o qualsiasi altra preoccupazione. I pazienti devono riposarsi e assumere liquidi a sufficienza, poiché i sintomi sistemici (ad es. febbre) possono portare a disidratazione e i sintomi localizzati (ad es. piaghe in bocca o ingrossamento dei linfonodi) possono causare difficoltà a mangiare o bere abbastanza liquidi. È necessario prestare attenzione per evitare di toccare le mucose come gli occhi e le infezioni secondarie delle lesioni devono essere prevenute o trattate secondo i protocolli medici locali. Una corretta cura degli occhi e della pelle aiuterà a ridurre le complicazioni e le sequele come le cicatrici. I pazienti devono inoltre essere monitorati per garantire che il gonfiore dei linfonodi o degli ascessi nella bocca o nella gola non comprometta la capacità di respirare o porti a un’ostruzione respiratoria. Tutte le condizioni sottostanti o le infezioni associate dovute ad altre cause devono essere prontamente e completamente trattate.
L’assistenza clinica per i pazienti con vaiolo delle scimmie è di supporto. Tutti i sintomi devono essere presi in considerazione, inclusi febbre, piaghe dolorose o lesioni cutanee, disagio correlato a linfonodi ingrossati o qualsiasi altra preoccupazione. I pazienti devono riposarsi e assumere liquidi a sufficienza, poiché i sintomi sistemici (ad es. febbre) possono portare a disidratazione e i sintomi localizzati (ad es. piaghe in bocca o ingrossamento dei linfonodi) possono causare difficoltà a mangiare o bere abbastanza liquidi. È necessario prestare attenzione per evitare di toccare le mucose come gli occhi e le infezioni secondarie delle lesioni devono essere prevenute o trattate secondo i protocolli medici locali. Una corretta cura degli occhi e della pelle aiuterà a ridurre le complicazioni e le sequele come le cicatrici. I pazienti devono inoltre essere monitorati per garantire che il gonfiore dei linfonodi o degli ascessi nella bocca o nella gola non comprometta la capacità di respirare o porti a un’ostruzione respiratoria. Tutte le condizioni sottostanti o le infezioni associate dovute ad altre cause devono essere prontamente e completamente trattate.
L’adozione di contromisure farmaceutiche, inclusi specifici antivirali (ad es. tecovirimat, che è approvato per il vaiolo delle scimmie, ma non ancora ampiamente disponibile) può essere presa in considerazione nell’ambito di protocolli di uso sperimentale o compassionevole, in particolare per coloro che presentano sintomi gravi o che possono essere a rischio di scarsi risultati. come quelli con soppressione immunitaria dovuta ad altre condizioni mediche o bambini piccoli).
La guida provvisoria completa sull’assistenza clinica e terapeutica per il vaiolo delle scimmie sarà pubblicata a breve.
Considerazioni relative alle prove di laboratorio e alla gestione dei campioni
Per maggiori dettagli, fare riferimento a Test di laboratorio dell’OMS per il virus del vaiolo delle scimmie: guida provvisoria, 23 maggio 2022.
Il virus Monkeypox (MPXV) è un virus a DNA a doppio filamento, un membro del genere _Orthopoxvirus_ all’interno della famiglia Poxviridae. I poxvirus causano malattie nell’uomo e in molti altri animali; l’infezione in genere provoca la formazione di lesioni, noduli cutanei o eruzioni cutanee disseminate. Altre specie di _Orthopoxvirus_ (OPXV) patogene per l’uomo includono il virus del vaiolo bovino e il virus del vaiolo (che causa il vaiolo, che è stato eradicato). Il virus vaccinale è anche un OPXV che è stato utilizzato per produrre vaccini per immunizzare le persone ed è stato uno strumento chiave per l’eradicazione del vaiolo, ottenuto nel 1980.
Il tipo di campione raccomandato per la conferma in laboratorio del vaiolo delle scimmie è il materiale della lesione cutanea, compresi i tamponi della superficie della lesione e/o dell’essudato, i tetti di più di una lesione o le croste della lesione. In alternativa, possono essere utilizzati anche tamponi posti in mezzi di trasporto virale (VTM). I campioni devono essere conservati in frigorifero o congelati entro un’ora dalla raccolta e trasportati in laboratorio il prima possibile dopo la raccolta. Se il trasporto supera i 7 giorni per il campione da testare, i campioni devono essere conservati a -20 celsius [-4F] o inferiore.
Tutti i campioni trasportati devono avere un triplo imballaggio, etichettatura e documentazione appropriati ed essere spediti in conformità con le normative nazionali e/o internazionali applicabili. La spedizione richiede uno spedizioniere certificato per merci pericolose. Per informazioni sui requisiti di spedizione delle sostanze infettive, consultare la Guida dell’OMS sui regolamenti per il trasporto di sostanze infettive 2021-2022.
La conferma dell’infezione da vaiolo delle scimmie si basa sul test di amplificazione dell’acido nucleico (NAAT), utilizzando la PCR in tempo reale o convenzionale, per il rilevamento di sequenze uniche di DNA virale MPXV. Se non è disponibile un test specifico per l’MPXV (preferibile), una PCR positiva per orthopoxvirus può essere considerata una conferma nei paesi non endemici, poiché nell’uomo c’è poca circolazione di altri orthopoxvirus. La PCR può essere utilizzata da sola o in combinazione con il sequenziamento.
Il rilevamento degli anticorpi nel plasma o nel siero non deve essere utilizzato da solo per la diagnosi del vaiolo delle scimmie. Tuttavia, il rilevamento di IgM da pazienti acuti recenti o IgG in campioni di siero accoppiati, raccolti ad almeno 21 giorni di distanza, con il primo raccolto durante la prima settimana di malattia, può aiutare la diagnosi se i campioni testati producono risultati inconcludenti. Una vaccinazione contro il vaiolo recente o precedente può interferire con i test sierologici.
La microscopia elettronica può essere utilizzata per visualizzare il potenziale poxvirus nel campione, ma con la disponibilità di saggi molecolari e le elevate capacità tecniche e le strutture richieste, questo metodo non viene utilizzato di routine per la conferma di laboratorio.
L’isolamento del virus non è raccomandato come procedura diagnostica di routine e deve essere eseguito solo in laboratori con esperienza adeguata e strutture di contenimento. La conferma dell’infezione da vaiolo delle scimmie dovrebbe prendere in considerazione le informazioni cliniche ed epidemiologiche. Tutti i risultati dei test, positivi o negativi, devono essere immediatamente comunicati alle autorità nazionali. L’accesso a test di laboratorio tempestivi e accurati sui campioni dei casi oggetto di indagine è una parte essenziale della diagnosi e della sorveglianza di questa infezione emergente. Tutti i paesi dovrebbero avere accesso a test affidabili a livello nazionale o tramite rinvio a laboratori in altri paesi che sono disposti e in grado di intraprendere il rilevamento OPXV o MPXV. L’OMS, attraverso i suoi uffici regionali, può aiutare gli Stati membri ad accedere ai test tramite rinvio. I paesi sono incoraggiati a intraprendere e condividere i loro dati di sequenza attraverso database pubblicamente accessibili per una migliore comprensione dell’epidemiologia e dell’evoluzione del vaiolo delle scimmie nell’attuale focolaio.
Sulla base delle informazioni disponibili in questo momento, l’OMS non raccomanda agli Stati membri di adottare alcuna misura relativa ai viaggi internazionali per i viaggiatori in entrata o in uscita.
 L’OMS fornirà ulteriori indicazioni provvisorie sulla gestione dei casi e sull’infezione, la prevenzione e il controllo; vaccini e immunizzazione; e la comunicazione del rischio e il coinvolgimento della comunità nei prossimi giorni.
L’OMS fornirà ulteriori indicazioni provvisorie sulla gestione dei casi e sull’infezione, la prevenzione e il controllo; vaccini e immunizzazione; e la comunicazione del rischio e il coinvolgimento della comunità nei prossimi giorni.
L’OMS esorta tutti gli Stati membri, le autorità sanitarie a tutti i livelli, i medici, i partner del settore sanitario e sociale e i partner accademici, di ricerca e commerciali a rispondere rapidamente per fermare l’epidemia di vaiolo delle scimmie in più paesi. È necessario intraprendere un’azione rapida prima che il virus possa affermarsi come patogeno umano con un’efficiente trasmissione da persona a persona in contesti sia endemici che non endemici. Gli insegnamenti tratti dall’eradicazione del vaiolo e dalla gestione di altre malattie zoonotiche emergenti devono essere presi in considerazione con urgenza alla luce di questi eventi in rapida evoluzione.



